Ansioliticos e hipnóticos
Ansiolíticos e hipnóticos
La ansiedad es un estado desagradable de tensión, aprensión o inquietud, un
temor cuya causa a veces se desconoce. Los trastornos que se acompañan de
ansiedad son las alteraciones mentales más comunes.
Los síntomas físicos de la ansiedad grave son similares a los del temor
(taquicardia, sudoración, temblor y palpitaciones) e involucran la activación
simpática. Los episodios leves de ansiedad son experiencias comunes de la vida
y no merecen tratamiento.
En cambio, los síntomas de ansiedad grave, crónica y debilitante pueden tratarse
con fármacos ansioliticos y/o con algún tipo de terapia conductual o psicoterapia.
Dado que muchos de los fármacos ansiolíticos causan también una cierta
sedación, los mismos fármacos funcionan a menudo clínicamente como hipnóticos
(inductores del sueño). Además, algunos de ellos poseen acción anticonvulsiva.
Se presentan los fármacos ansiolíticos e hipnóticos. Aunque también están
indicados para ciertos trastornos de ansiedad, los inhibidores selectivos de la
recaptación de serotonina (ISRS) se presentan en el capítulo dedicado a los
antidepresivos.
|
Otros fármacos usados para el tratamiento de la ansiedad |
|
Los principales grupos de fármacos
(Hoffman y Mathew, 2008) son los siguientes: • Antidepresivos Los inhibidores selectivos de la
recaptación de serotonina (5-HT) (ISRS; p. ej., fluoxetina, paroxetina y
sertralina) y los inhibidores de la recaptación de serotonina/noradrenalina
(IRSN; p. ej., venlafaxina y duloxetina) son eficaces contra trastornos de
ansiedad generalizada, fobias, y trastornos de ansiedad social y estrés
postraumático. Los antidepresivos más antiguos
(antidepresivos tricíclicos [ADT] e inhibidores de la monoaminooxidasa [IMAO])
también resultan eficaces, aunque un perfil más bajo de efectos secundarios
favorece el uso de ISRS. Estos presentan la ventaja adicional de reducir la
depresión, con frecuencia asociada a la ansiedad. Benzodiacepinas. Utilizadas para tratar la ansiedad
aguda. Las que se emplean en el
tratamiento de la ansiedad tienen una semivida biológica larga (tabla. Pueden
coadministrarse durante la estabilización de pacientes tratados con ISRS.
Existen algunas pruebas de que, en trastornos de pánico, la combinación de una
benzodiacepina con un ISRS es mejor que este último solo. • Buspirona: Este agonista de los receptores
5-HT1A sirve para tratar el trastorno de ansiedad generalizada, pero no las
fobias o el trastorno de ansiedad social. • Los antiepilépticos gabapentina, pregabalina, tiagabina, valproato y
levetiracetam también son eficaces en el
tratamiento del trastorno de ansiedad generalizada. •Ciertos antipsicóticos atípicos , como la olanzapina, la risperidona, la quetiapina
y la ciprasidona, son eficaces en ciertas formas de ansiedad, incluidos los
trastornos de ansiedad generalizada y de estrés postraumático. • Antagonistas de los receptores b-adrenérgicos (p. ej., propranolol).
Estos fármacos se utilizan en el tratamiento de ciertas formas de ansiedad,
particularmente cuando síntomas físicos como sudoración, temblor y
taquicardia resultan problemáticos.Su eficacia depende del bloqueo de las
respuestas simpáticas periféricas, más que de sus efectos centrales |
Benzodiacepinas:
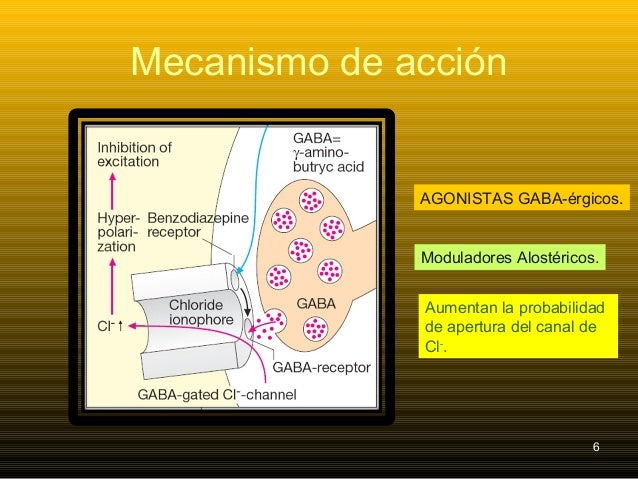
Las benzodiacepinas actúan selectivamente sobre los receptores de GABA A ,
que median la transmisión sináptica inhibidora en el sistema nervioso central.
Este grupo de fármacos potencian la respuesta al GABA facilitando la apertura
de los canales de cloruro activados por dicho transmisor
Se unen específicamente a un sitio regulador en el receptor, distinto de
los sitios de unión a GABA , y actúan alostéricamente para aumentar la afinidad
del GABA por el receptor. Los registros de canal único muestran aumento en la
frecuencia de la apertura de canales para una concentración dada de GABA, pero
no revelan cambios en la conductancia o el tiempo medio de apertura, lo que concuerda
con un efecto sobre la unión de GABA más que sobre el mecanismo de apertura del
canal. Las benzodiacepinas no afectan a receptores de otros aminoácidos, como
la glicina o el glutamato
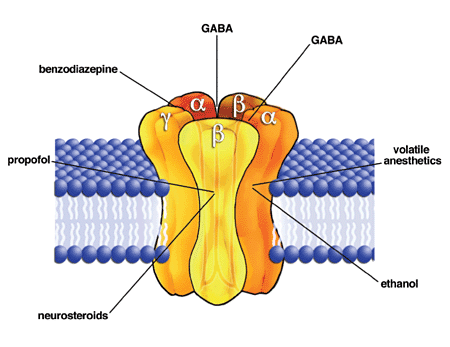
El receptor GABAA es un canal iónico
activado por ligando consistente en una estructura pentamérica de diferentes subunidades,
siendo las principales α, β y γ.
El receptor GABAA debe en realidad considerarse como una familia de
receptores, ya que hay seis subtipos diferentes de subunidades α, tres subtipos
de B y tres de y.
Aunque el número potencial de combinaciones es elevado, hay algunas que
predominan en el cerebro del adulto.
Las diversas combinaciones tienen lugar en distintas áreas del cerebro,
tienen distintas funciones fisiológicasy muestran sutiles diferencias en sus
propiedades farmacológicas.
Las benzodiacepinas se unen al receptor en la interfase entre las
subunidades α y Y, aunque solo a receptores
que contengan subunidades Y2 y α 1, α 2, α 3 o α 5.
Se
han empleado estudios genéticos para analizar las funciones de las respectivas
subunidades en los diferentes efectos conductuales de las benzodiacepinas. El
análisis conductual de ratones con varias mutaciones de subunidades de
receptores GABAA indica que los receptores que contienen subunidades a1 median
los efectos anticonvulsivos, sedantes/hipnóticos y adictivos, pero no el efecto
ansiolítico de las benzodiacepinas, mientras que los receptores que contienen
subunidades a2 median el efecto ansiolítico, los que contienen subunidades a2,
a3 y a5 la relajación muscular, y los que contienen subunidades a1 y a5 los
efectos amnésicos (Tan et al., 2011).
En este contexto, parece evidente que el siguiente paso debía consistir en
desarrollar fármacos selectivos para las distintas subunidades
Desafortunadamente, dicha tarea ha resultado difícil, debido a la similitud
estructural de los sitios de unión de las benzodiacepinas en las distintas subunidades
α. Se espera que la eficacia selectiva en los receptores que contenían
subunidades α 2 produjera fármacos ansiolíticos que carecieran de efectos de
sedación o amnesia.
No obstante, tales compuestos
no se han integrado aun en la terapeutica humana (Skolnick, 2012).
La pagoclona, que segun se ha referido es agonista puro de a 3 y agonista parcial de a 1, a 2 y a 5, posee escasa o nula accion sedante o amnésica.
|
Subunidades a |
|
Diacepam a1,
a2, a3, a4, a5, a6 Flunitracepam
a1, a2, a5 Midazolam a1,
a2, a3, a4, a5, a6 Zolpidem a1 Flumazenilo
Antagonista en a1, a2, a3, a4, a5, a6 |
|
|
· Mecanismo de acción:
Las benzodiazepinas modulan los efectos del GABA mediante la unión a un sitio específico de alta afinidad, localizado en la interfase de las subunidades αy γ2. [Nota: estos sitios de unión se etiquetan a menudo como receptores benzodiazepínicos.
Dos subtipos de receptores de benzodiazepina, que se hallan habitualmente en el SNC, se han designado como BZ1 y BZ2, si su composición incluye la subunidad α1 o la subunidad α2, respectivamente. Las localizaciones de los receptores benzodiazepínicos en el SNC coinciden con las de las neuronas GABA.
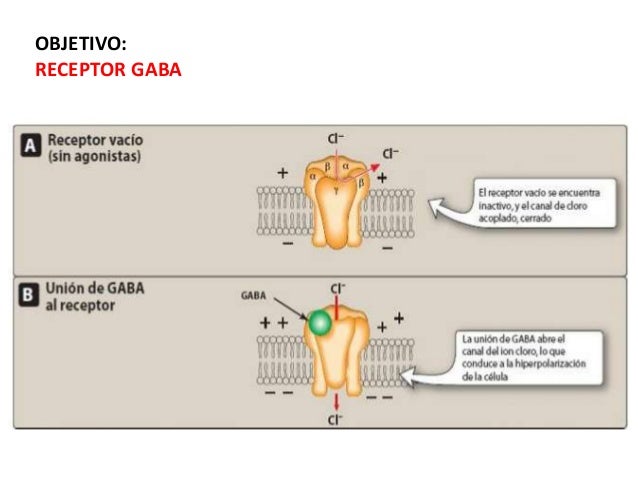
La unión del GABA a su receptor desencadena la apertura de un canal de cloro, lo que aumenta el paso de este ion.
Las benzodiazepinas
aumentan la frecuencia de apertura de los canales producida por el GABA.
La entrada de iones cloro (Cl–) causa una ligera hiperpolarización que aleja el potencial postsináptico de su umbral de descarga y, por lo tanto, inhibe la formación de potenciales de acción.
Los efectos clínicos de las diferentes benzodiazepinas guardan una buena correlación con la afinidad de unión de cada fármaco por el complejo formado por el receptor de GABA y el canal de Cl–.
·
Acciones
Las benzodiazepinas no
poseen actividad antipsicótica ni analgésica y no afectan al sistema nervioso
autónomo.
Todas las benzodiazepinas presentan las siguientes acciones, en mayor o menor grado:
1. Reducción de la ansiedad: A dosis bajas, las benzodiazepinas son ansiolíticas. Se cree que la reducción de la ansiedad se produce por un refuezo selectivo de la transmisión GABAérgica en las neuronas que poseen la subunidad α2 en sus receptores GABAA, con inhibición de los circuitos neuronales en el sistema límbico cerebral
2. Acción sedante e hipnótica: Todas las benzodiazepinas que se utilizan para tratar la ansiedad presentan ciertas propiedades sedantes, y algunas pueden ocasionar hipnosis (sueño producido artificialmente) a dosis más altas. Se ha observado que sus efectos están mediados por los receptores GABAA α1.
3. Amnesia anterógrada: La alteración temporal de la memoria con el uso de las benzodiazepinas también está mediada por los receptores GABAA α1, trastornando asimismo la capacidad individual de aprendizaje y de elaborar nuevas memorias.
4. Anticonvulsiva: Diversas benzodiazepinas poseen acción anticonvulsiva. Algunas de ellas se utilizan para tratar la epilepsia (estado de mal epiléptico) y otros trastornos convulsivos. Este efecto viene mediado parcialmente por los receptores GABAA α1.
5. Relajante muscular: A dosis altas, las benzodiazepinas relajan la espasticidad de los músculos esqueléticos, probablemente por aumentar la inhibición presináptica en la médula espinal, donde están localizados predominantemente los receptores GABAA α2.
El baclofeno es un relajante muscular que, al parecer, afecta a los receptores GABAb medulares.
C. Usos terapéuticos
Las distintas benzodiazepinas presentan pequeñas diferencias en sus propiedades relativas ansiolíticas, anticonvulsivas y sedantes.
Sin embargo, la duración de su acción varía ampliamente en este grupo, de modo que las consideraciones farmacocinéticas a menudo adquieren importancia para elegir una u otra benzodiazepina.
1. Trastornos de ansiedad:
Las benzodiazepinas son eficaces para el tratamiento de los síntomas de ansiedad secundarios a los siguientes procesos: trastorno de angustia, trastorno de ansiedad generalizada, trastorno de ansiedad social, ansiedad por el rendimiento, trastorno por estrés postraumático, trastorno obsesivo-compulsivo y la ansiedad extrema que a veces se produce por fobias específicas, como el temor a volar.
Las benzodiazepinas también son útiles en el tratamiento de la ansiedad que acompaña a ciertos tipos de depresión y esquizofrenia. Estos fármacos no se han de usar para aliviar el estrés normal de la vida diaria.
Los agentes de acción prolongada, como el clonazepam, el lorazepam y el diazepam, son preferibles a menudo en los pacientes con ansiedad que pueden requerir tratamiento durante largos períodos.
Los efectos ansiolíticos
de las benzodiazepinas son menos susceptibles de generar tolerancia que los efectos
sedantes e hipnóticos. Nota: la tolerancia, es decir, la disminución de la
respuesta a las dosis repetidas del fármaco, ocurre cuando se utilizan durante más de 1 o 2 semanas.
Existe tolerancia cruzada entre los agentes de este grupo y el etanol. Se ha observado que la tolerancia se asocia con un descenso en la densidad de los receptores GABA.
En los trastornos de angustia, el alprazolam es eficaz para el tratamiento a corto y largo plazo, aunque puede causar reacciones de abstinencia en aproximadamente el 30% de los casos.
2. Trastornos musculares:
El diazepam es útil en el
tratamiento de los espasmos musculares, por ejemplo, en la distensión muscular
y en la espasticidad de los trastornos degenerativos, como la esclerosis
múltiple y la parálisis cerebral.
3. Amnesia:
Los agentes de acción más
breve se utilizan a menudo como premedicación en los procedimientos molestos
que provocan ansiedad, como la endoscopia, la broncoscopia y ciertas
intervenciones dentales, así como en la angioplastia. Estos fármacos causan también
un tipo de sedación consciente que permite al individuo recibiry cumplir
instrucciones durante estos procedimientos.
El midazolam es una
benzodiazepina que se presenta sólo en forma inyectable y se utiliza también
para la inducción anestésica.
4. Convulsiones:
El clonazepam se usa
ocasionalmente en el tratamiento de ciertos tipos de epilepsia, mientras que el
diazepam y el lorazepam son los fármacos de elección para controlar las
convulsiones del gran mal epiléptico y el estado epiléptico .
Debido a su tolerancia cruzada, el clordiazepóxido, el clorazepato, el diazepam y el oxazepam son útiles en el tratamiento agudo de la abstinencia alcohólica y para reducir el riesgo de convulsiones asociadas a esta última.
5. Trastornos del sueño:
No todas las benzodiazepinas son útiles como fármacos hipnóticos, aunque todas tienen efectos sedantes o calmantes.
Tienden a disminuir el lapso que transcurre hasta conciliar el sueño e aumentan el estadio II del sueño sin movimientos oculares rápidos (REM). Disminuyen el sueño REM y el de ondas lentas. En el tratamiento del insomnio, es importante equilibrar el efecto sedante necesario para dormir y la sedación residual (resaca) al despertarse.
Las benzodiazepinas que se prescriben habitualmente para los trastornos del sueño incluyen el flurazepam, un fármaco de acción prolongada, el temazepam, de acción intermedia, y el triazolam, de acción corta.
a. Flurazepam: Se trata de una benzodiazepina de acción
prolongada que reduce significativamente el tiempo de inducción del sueño y el
número de episodios para despertar, y además aumenta la duración del sueño.
El flurazepam tiene una acción prolongada y provoca escaso insomnio de rebote. Con su
uso continuado, el fármaco mantiene su eficacia por períodos de hasta 4 semanas.
El flurazepam y sus metabolitos activos tienen una
semivida de 85 h, aproximadamente, lo que puede originar sedación diurna y
acumulación del fármaco.
b. Temazepam: Este fármaco es útil en los pacientes que
se despiertan muchas veces. Sin embargo, el efecto sedante máximo se alcanza de
1 a 3 h después de su ingestión; por ello debe tomarse de 1 a 2 h antes de
acostarse.
c. Triazolam: Esta benzodiazepina tiene una acción
relativamente breve, por lo cual se utiliza para inducir el sueño en los
pacientes con insomnio recurrente.
Mientras que el temazepam es útil en el insomnio
producido por la incapacidad para mantener el sueño, el trizolam es eficaz en
los casos de dificultad para dormirse.
A menudo aparece tolerancia en unos pocos días, y la
interrupción del fármaco con frecuencia da lugar a insomnio de rebote, lo que
induce al paciente a solicitar otra prescripción o a emplear dosis más
elevadas.
Es preferible, por tanto, utilizar este fármaco de modo
intermitente, más que a diario.
En general, los hipnóticos deben administrarse sólo durante un período limitado, habitualmente inferior a 2 o 4 semanas.
/arc-photo-larazon.s3.amazonaws.com/eu-central-1-prod/public/ZLCHHQRTS5HEXAI37ZGVPM343I.jpg)
D. Farmacocinética
1. Absorción y distribución:
Las benzodiazepinas son lipófilas, se absorben rápida y completamente después de su administración oral y se distribuyen por todo el organismo.
2. Duración de su acción:
La semivida de las benzodiazepinas tiene gran importancia clínica ya que la duración de su acción puede determinar la utilidad terapéutica. Pueden dividirse en fármacos de acción corta, intermedia y prolongada. Los fármacos de acción prolongada dan lugar a metabolitos activos con semividas prolongadas.
Sin embargo, en algunas benzodiazepinas, la duración clínica de la acción no siempre guarda relación con la semivida real (de otro modo, sería razonable dar una dosis de diazepam a días alternos, o incluso con menos frecuencia, teniendo en cuenta sus metabolitos activos). Este hecho puede deberse a las tasas de disociación de los receptores en el SNC y a la subsiguiente redistribución en otros lugares.
3. Destino:
La mayoría de las benzodiazepinas, incluidos el clordiazepóxido y el diazepam, se metabolizan a través del sistema microsómico hepático, con la formación de compuestos que también son activos.
En estas benzodiazepinas, la semivida aparente del fármaco representa las acciones combinadas del fármaco original y de sus metabolitos. Los efectos no sólo finalizan con su excreción, sino también con su redistribución.
Las benzodiazepinas se excretan por la orina como glucurónidos o metabolitos oxidados. Todas las benzodiazepinas atraviesan la barrera placentaria y pueden deprimir el SNC del recién nacido si se administran antes del parto. Los lactantes criados con lactancia materna también pueden quedar expuestos a estos fármacos.
E. Dependencia
Puede desarrollarse dependencia psicológica y física de las benzodiazepinas si se administran dosis altas durante un período prolongado. La interrupción brusca de la administración da lugar a síntomas de abstinencia, con estado confusional, ansiedad, agitación, nerviosismo, insomnio, tensión y, raras veces, convulsiones.
Debido a la semivida
prolongada de algunas benzodiazepinas, los síntomas de abstinencia pueden
aparecer lentamente y persistir durante unos días tras la suspensión del
tratamiento. Las benzodiazepinas cuya semivida de eliminación es breve, como el
triazolam, inducen reacciones de abstinencia más bruscas e intensas que
aquellas otras cuya eliminación es lenta, como el flurazepam
1. Somnolencia y estado confusional: Son los dos efectos adversos más comunes de las benzodiazepinas. La ataxia se produce a dosis altas e impide las actividades que requieren una coordinación motora fina, como conducir un automóvil.
Con el uso de benzodiazepinas pueden aparecer trastornos cognitivos (disminución de la memoria para los hechos antiguos y problemas de adquisición de nuevos conocimientos). El triazolam, una de las benzodiazepinas orales más potentes y de eliminación más rápida, a menudo produce la adquisición precoz de tolerancia, insomnio en las primeras horas de la madrugada y ansiedad diurna, además de amnesia y confusión.
2. Precauciones: Las benzodiazepinas deben utilizarse con precaución en los pacientes con hepatopatías. Se evitará su uso en los pacientes con glaucoma de ángulo cerrado. El alcohol y otros depresores del SNC refuerzan sus efectos sedantes e hipnóticos.
Sin embargo, las benzodiazepinas son considerablemente menos peligrosas que los antiguos ansiolíticos e hipnóticos. En efecto, una sobredosis de estos fármacos raras veces es letal, a menos que además se ingieran otros depresores centrales, como el alcohol.
ANTAGONISTA DE LAS
BENZODIAZEPINAS
El flumazenilo es un
antagonista de los receptores GABA que puede anular rápidamente los efectos de
las benzodiazepinas.
Sólo se halla disponible
para su administración por vía i.v. El comienzo de su acción es rápido, pero su
duración es breve, con una semivida de aproximadamente 1 h.
Puede ser necesario administrarlo con frecuencia para mantener anulados los efectos de una benzodiazepina de acción prolongada.
Puede desencadenar síntomas de abstinencia
en los pacientes dependientes, o causar convulsiones si se ha utilizado una
benzodiazepina para controlar la actividad convulsiva.
También pueden aparecer convulsiones si el paciente toma antidepresivos tricíclicos. Los efectos adversos más comunes consisten en mareos, náuseas, vómitos y agitación. Otros Farmacos con efectos ansiolíticos

Antidepresivos
Muchos antidepresivos
tienen una eficacia demostrada en el tratamiento a largo plazo de los
trastornos de ansiedad crónicos, por lo que pueden considerarse fármacos de
primera elección con esta indicación, especial-mente en los pacientes con
problemas de adicción o dependencia a éstas u otras sustancias. Los inhibidores
selectivos de la recaptación de seroto-nina (ISRS, como escitalopram), o inhibidores
selectivos de la recaptación de serotonina y norepinefrin (IRSN, como la
venlafaxina) pueden usarse solos, o prescribirse en combinación con una dosis
baja de benzodiazepina durante las primeras semanas de tratamiento .
Después de 4 a 6 semanas,
cuando el antidepresivo comienza a producir un efecto ansiolítico, la dosis de
benzodiazepina puede reducirse de manera gradual. ISRS e ISRN tienen menor
potencial de dependencia física que las benzodiazepinas, y se han convertido en
el tratamiento de primera línea para el TAG. Lo más probable es que la eficacia
de estos fármacos para el TAG sea un efecto de clase. Así, la elección entre
dichos antidepresivos puede basarsetanto en efectos secundarios como en costo.
El uso prolongado de antidepresivos y benzodiazepinas para los trastornos de ansiedad es necesario para mantener el beneficio y evitar una recaída.
BARBITÚRICOS
Los barbitúricos
constituían anteriormente la base del tratamiento para sedar a los pacientes o
inducir y mantener el sueño. En la actualidad han sido en gran parte
reemplazados por las benzodiazepinas, debido principalmente a que los
barbitúricos inducen tolerancia, la
acción de enzimas
metabolizadoras de fármacos, dependencia física y síntomas muy intensos de
abstinencia. Su capacidad para producir coma a dosis tóxicas es de máxima
importancia. Ciertos barbitúricos, se utilizan todavía en la inducción
anestésica.
A. Mecanismo de acción
Las propiedades sedantes
e hipnóticas de los barbitúricos se deben a su interacción con los receptores
de GABAA, lo que refuerza la transmisión GABAérgica.
El sitio de unión es
diferente del que presentan las benzodiazepinas. Los barbitúricos potencian la
acción GABA de entrada del ion cloro en la neurona al prolongar la duración de
la apertura del canal de este ion.
Además, los barbitúricos pueden bloquear los receptores de glutamato excitadores. Las concentraciones anestésicas de pentobarbital bloquean también los canales de sodio de alta frecuencia. Todas estas acciones moleculares conducen a una menor actividad neuronal.


B. Acciones
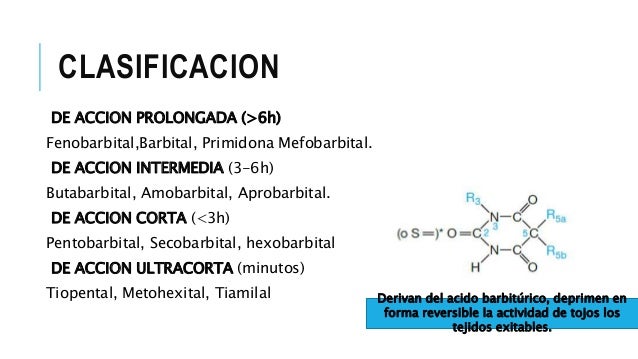
Los barbitúricos se clasifican de acuerdo con la duración de su acción. Por ejemplo, el tiopental, que actúa a los pocos segundos, tiene una duración de acción de 30 min aproximadamente y se emplea en la inducción por vía i.v. de la anestesia.
En cambio, la acción del fenobarbital dura más de 1 día y es útil para el tratamiento de las convulsiones. El pentobarbital, el secobarbital y el amobarbital son barbitúricos de acción corta, eficaces como sedantes e hipnóticos, pero no como ansiolíticos.
1. Depresión del SNC. A dosis bajas, los barbitúricos producen sedación (efecto calmante, reducción de la excitación). A dosis altas causan hipnosis seguida de anestesia (pérdida de las sensaciones y de la sensibilidad), y finalmente el coma y la muerte. Por lo tanto, es posible cualquier grado de depresión del SNC según la dosis empleada. Los barbitúricos no elevan el umbral del dolor; carecen de propiedades analgésicas y, de hecho, pueden incluso exacerbar el dolor.
2. Depresión respiratoria. Los barbitúricos suprimen la respuesta hipóxica y de los quimiorreceptores al CO2. La sobredosis va seguida de depresión respiratoria y la muerte.
3. Inducción enzimática: Los barbitúricos inducen la acción de las enzimas microsómicas P450 en el hígado. Por lo tanto, la administración crónica de barbitúricos disminuye la acción de muchos fármacos cuya concentración depende de la metabolización por el sistema P450.
C. Usos terapéuticos
1. Anestesia: La
selección de un barbitúrico depende en gran medida de la duración deseada de
los efectos. Los barbitúricos de acción ultra-corta, como el tiopental, se
utilizan por vía i.v. para inducir la anestesia.
2. Anticonvulsivo: El fenobarbital se usa en el tratamiento a largo plazo de las convulsiones tónico-clónicas, estado epiléptico y eclampsia. El fenobarbital se ha considerado el fármaco de elección para el tratamiento de los niños de corta edad con convulsiones febriles recurrentes. Sin embargo, puede reducir el rendimiento cognitivo infantil, y debe utilizarse con precaución.
El fenobarbital posee una actividad anticonvulsiva específica, diferente de la depresión inespecífica del SNC.
3. Ansiedad: Los
barbitúricos se han utilizado como sedantes ligeros para aliviar la ansiedad,
la tensión nerviosa y el insomnio. Al utilizarlos como hipnóticos suprimen el
sueño REM, más que los otros estadios. Sin embargo, la mayoría de ellos han
quedado reemplazados por las benzodiazepinas.
D. Farmacocinética
Los barbitúricos se
absorben por via oral y se distribuyen
ampliamente por todo el organismo. Todos los barbitúricos se redistribuyen desde
el cerebro a las áreas esplácnicas, los músculos esqueléticos y, finalmente, el
tejido adiposo. Este desplazamiento es determinante en la corta duración de los
efectos del tiopental y derivados similares de acción corta. Atraviesan fácilmente
la placenta y pueden causar depresión al feto. Los barbitúricos se metabolizan
en el hígado, y los metabolitos inactivos se excretan por la orina.
E. Efectos adversos
1. SNC: Los barbitúricos causan somnolencia, dificultad para concentrarse y pereza mental y física Los efectos depresivos de los barbitúricos sobre el SNC son sinérgicos con los que produce el etanol.
2. Resaca farmacológica: Las dosis hipnóticas de los barbitúricos producen sensación de cansancio mucho después de que el paciente se haya despertado. Esta resaca puede reducir la capacidad funcional durante muchas horas después de despertarse. A veces aparecen náuseas y mareos.
3. Precauciones: Como se ha indicado anteriormente, los barbitúricos inducen el sistema P450 y, por lo tanto, pueden reducir la duración de acción de los fármacos metabolizados por estas enzimas hepáticas. Los barbitúricos aumentan la síntesis de porfirinas y están contraindicados en los pacientes con porfiria aguda intermitente.

4. Dependencia física: La retirada brusca de los barbitúricos puede producir temblores, ansiedad, debilidad, agitación, náuseas, vómitos, convulsiones, delirio y paro cardíaco. La abstinencia es mucho más grave que la producida por los opiáceos, pudiendo ocasionar la muerte.
5. Intoxicación: Durante muchas décadas, la intoxicación por barbitúricos ha sido una causa principal de muerte debido a una sobredosis de estos fármacos. La intensa depresión respiratoria se combina con una depresión cardiovascular central, y el resultado es un proceso semejante al shock, con respiración superficial y bradipneica. El tratamiento consiste en aplicar respiración asistida y vaciar el contenido gástrico si la ingestión ha sido reciente.
Si la cantidad ingerida ha sido grande, puede ser necesaria la hemodiálisis. La alcalinización de la orina sirve de ayuda para eliminar el fenobarbital.
OTROS HIPNÓTICOS
A. Zolpidem
El hipnótico zolpidem no
posee una estructura benzodiazepínica, pero actúa sobre un subgrupo de la
familia de receptores de benzodiazepinas, BZ1. El zolpidem carece de
propiedades anticonvulsivas o relajantes musculares. Presenta escasos efectos
de abstinencia, el insomnio de rebote es mínimo y la tolerancia es escasa o
nula con el uso prolongado. Se absorbe rápidamente en el
aparato digestivo, su
acción es de comienzo rápido y tiene una semivida de eliminación corta (aproximadamente
de 2 a 3 h) y ejerce unefecto hipnótico por alrededor de 5 h
El zolpidem experimenta
oxidación hepática por el sistema del citocromo P450, con formación de
productos inactivos. Por lo tanto, los fármacos como la rifampicina, que
inducen la actividad de este sistema enzimático, acortan la semivida del
zolpidem, mientras que los fármacos que inhiben la isoenzima CYP3A4 alargan su
semivida. Los efectos adversos del zolpidem consisten en pesadillas, agitación,
molestias digestivas, mareos y somnolencia diurna. A diferencia de las benzodiazepinas,
a las dosis hipnóticas habituales los no benzodiazepínicos zolpidem, zaleplon y
eszopiclona no modifican en grado significativo las distintas fases del sueño
y, por tanto, con frecuencia son los hipnóticos preferidos. Esto puede deberse
a su selectividad relativa para el receptor BZ1.
B. Zaleplón
El zaleplón es muy
similar al zolpidem en cuanto a sus acciones hipnóticas, pero provoca menos
efectos residuales sobre las funciones psicomotoras y cognitivas en comparación
con este último o con las benzodiazepinas. Este hecho puede deberse a su rápida
eliminación, ya que su semi-vida es de aproximadamente 1 h. El fármaco se metaboliza
por la acción del CYP3A4
C. Eszopiclona
La eszopiclona es un
hipnótico oral no benzodiazepínico que también utiliza el receptor BZ1 de modo
similar al zolpidem y al zaleplón.
Se emplea asimismo para tratar el insomnio. Se ha observado que la eszopiclona mantiene su eficacia durante períodos de hasta 6 meses, en comparación con un placebo. Se absorbe rápidamente (ejerce su efecto máximo al cabo de 1 h), es metabolizado por oxidación y desmetilación por el sistema enzimático del citocromo y se excreta principalmente por la orina. La semivida de eliminación es de 6 h, aproximadamente. Los fenómenos adversos descritos con el uso de la eszopiclona consisten en ansiedad, sequedad de boca, cefalea, edemas periféricos, somnolencia y sensación gustativa desagradable.

D. Ramelteón
El ramelteón es un agonista selectivo de los subtipos MT1 y MT2 de los receptores de melatonina. Normalmente, la luz que estimula la retina transmite una señal al núcleo supraquiasmático (NSQ) del hipotálamo, que a su vez, a través de una larga vía nerviosa, la transmite a la glándula pineal, donde se inhibe la liberación de melatonina. Al oscurecer, la luz deja de estimular la retina; ya no se inhibe la liberación de melatonina en la glándula pineal y ésta comienza a segregar melatonina. La estimulación de los receptores MT1 y MT2 por la melatonina en el NSQ es capaz de inducir y promover el sueño. Se cree que mantiene el ritmo circadiano que subyace al ciclo normal de sueño-vigilia.
El ramelteón está indicado para el tratamiento del insomnio cuando el trastorno principal es la dificultad para conciliar el sueño (aumento de latencia del sueño). Se cree que el potencial de abuso del ramelteón es mínimo.
No se han observado signos
de dependencia o efectos de abstinencia. Por lo tanto, puede administrarse este
fármaco de un modo prolongado. Sus efectos adversos comunes consisten en
mareos, fatiga y somnolencia. También puede aumentar los niveles de prolactina.
E. Antihistamínicos
Los antihistamínicos de
venta sin receta médica que poseen propiedades sedantes, como la difenhidramina,
hidroxicina y la doxilamina, son eficaces para el tratamiento del insomnio
leve. Sin embargo, suelen ser ineficaces en todos los tipos de insomnio situacional,
a excepción de los más leves. Además, tienen numerosos efectos colaterales
indeseables (como los anticolinérgicos), de
modo que son menos útiles
que las benzodiazepinas. Estos antihistamínicos sedantes se comercializan en
numerosos productos y están a la venta sin necesidad de receta médica.
F. Etanol
El etanol (alcohol etílico) posee efectos ansiolíticos y sedantes, pero su potencial tóxico supera el de sus beneficios. El alcoholismo constituye un grave problema médico y social. El etanol es un depresor del SNC que produce sedación y, finalmente, hipnosis cuando se aumenta las dosis. La curva de dosis-respuesta del etanol es suave, de modo que la sedación ocurre a lo largo de un amplio intervalo de dosis. Se absorbe fácilmente por v.o. y su volumen de distribución se halla próximo al total del agua corporal. El etanol es metabolizado principalmente en el hígado: primero a acetaldehído por la alcohol deshidrogenasa; luego a acetato por la aldehído deshidrogenasa .

La eliminación es principalmente renal, aunque una fracción se excreta a través de los pulmones. El etanol tiene una acción sinérgica con otros muchos fármacos sedantes y puede producir una grave depresión del SNC con las benzodiazepinas, los antihistamínicos o los barbitúricos. El consumo crónico puede conducir a una afectación hepática grave, gastritis y déficits nutricionales. La miocardiopatía es otra consecuencia de su consumo excesivo. El tratamiento de elección para la abstinencia alcohólica es la administración de benzodiazepinas. La carbamazepina es eficaz para tratar los episodios convulsivos en la abstinencia.
G. Fármacos para la
dependencia de alcohol
1. Disulfiram: El disulfiram bloquea la oxidación del
acetaldehído a ácido acético mediante la inhibición de la aldehído
deshidrogenasa
). Esto da lugar a la acumulación de acetaldehído en la sangre, provocando rubefacción, taquicardia, hiperventilación y náuseas. Se ha encontrado cierta aplicación del disulfiram en los pacientes que de-sean abandonar el hábito firmemente.
Induce una respuesta condicionada de evitación, de modo que el paciente se abstiene de ingerir alcohol para evitar los efectos desagradables de la
acumulación de acetaldehído inducida por el disulfiram.
2. Naltrexona: La naltrexona es un antagonista de los
opiáceos de acción prolongada (disponible en presentación oral o en inyectable
de acción prolongada), aprobado por la U.S. Food and Drug Administration (FDA)
para el tratamiento de la dependencia alcohólica.
Debe utilizarse junto con una psicoterapia de apoyo. Es mejor tolerado que el disulfiram y no produce la reacción de aversión que ocasiona este último.
3. Acamprosato: Es un agente que se utiliza en los
programas de tratamiento de la dependencia alcohólica. Su mecanismo de acción todavía
no se conoce bien y, por lo tanto, debe emplearse junto con una psicoterapia de
apoyo.

- Referencias bibliograficas:
Comentarios
Publicar un comentario