La encefalopatía Traumática Crónica
La encefalopatía Traumática Crónica(ETC)
La encefalopatía
traumática crónica (ETC) es una enfermedad neurodegenerativa que se produce
como consecuencia traumatismos cerebrales repetitivos; concusiones, que son un
síndrome clínico que se caracteriza por una alteración de la función cerebral
La ETC se
caracteriza por la acumulación de prot-tau hiperfosforilada en neuronas y
astrocitos.
Estas se van a
presentar en forma de ovillos o hilos neurofibrilares. En etapas iniciales las
encontraremos de forma focalizada en la corteza frontal y en las formas más
severas su distribución será más generalizada, distribuyéndose en la mayoría de
las regiones del cerebro
Existe a lo largo
de la literatura gran diversidad de descripciones y definiciones respecto al
deterioro neurológico progresivo producto de lesiones traumáticas reiteradas en
SNC.
Históricamente
los primeros casos reportados correspondieron a boxeadores retirados, en los
cuales se observaron una serie de síntomas y signos que englobaban aspectos
neurológicos, cognitivos y conductuales.
Desde entonces y
hasta la década de los 90’ los casos estudiados se centraban en el área del
boxeo, siendo en 1990 reportado el primer diagnóstico histopatológico de ETC en
una mujer no boxeadora, quien había sufrido maltrato físico reiterado,
desarrollando en años posteriores cuadro de demencia compatible clínica e
histopatológicamente con los casos reportados durante décadas en boxeadores.
Posteriormente en
el año 2005 Omalu reportan el caso de un jugador de football profesional que
habría presentado síntomas de deterioro cognitivo, trastorno del estado de
ánimo y síntomas parkinsonianos, en cuyo análisis postmortem, se encuentran
hallazgos neuropatológicos altamente concordantes con ETC
Deportes de contacto que se han asociado a conmociones
cerebrales múltiples
Nota: los
deportes en negrita se han asociado a encefalopatía traumática crónica en la
autopsia.
- Boxeo
- Fútbol americano
- Lucha libre
- Rugby
- Fútbol
- Hockey
- Lacrosse
- Esquí
- Karate
- Hípica
- Paracaidismo

Criterios para el
síndrome de encefalopatía traumática
Criterios
generales para el síndrome de encefalopatía traumática (deben cumplirse los
cinco criterios):
1. Antecedentes
de múltiples impactos en la cabeza basados en el tipo de lesión (a) y en el
origen de la exposición (b):
a. Tipos de
lesiones:
1) Lesiones o conmociones cerebrales traumáticas leves, con un mínimo de
cuatro
2) Lesión cerebral traumática moderada/grave
3) Traumatismo con subconmoción
b. Origen de las
exposiciones:
1) Participación en deportes de contacto de «alta exposición» durante un
mínimo de 6 años, incluyendo, al menos, dos a nivel universitario o superior
2) Servicio militar
3) Antecedentes de cualquier otra exposición significativa a golpes
repetidosen la cabeza
4) En el caso de la lesión cerebral traumática moderada/grave, cualquier
actividad que dé como resultado la lesión
2. Ausencia de
otros trastornos neurológicos que puedan ser responsables de todos los rasgos
clínicos
3. Los rasgos
clínicos deben estar presentes un mínimo de 12 meses
4. Debe estar
presente, al menos, uno de los rasgos principales y debe considerarse un cambio
desde el estado basal.
5. Deben estar
presentes, al menos, dos rasgos complementarios
Rasgos clínicos
principales del síndrome de encefalopatía traumática (debe cumplirse, al menos,
uno de ellos):
1. Cognitivos. Dificultades cognitivas en declive referidas por el propio
paciente o por un informador con conocimientos, por la anamnesis o por un
informe del médico y apoyado por el deterioro en las pruebas estandarizadas
2. Conductuales. Emocionalmente explosivo, violencia física y/o verbal
3. Estado de ánimo. Sentimiento de franca tristeza, depresión y/o
desesperación
Rasgos
complementarios del síndrome de encefalopatía traumática (deben estar
presentes, al menos, dos de ellos):
1. Impulsividad. Alteración en el control de los impulsos demostrada por
comportamientos nuevos
2. Ansiedad. Antecedentes de estado de ánimo ansioso, agitación, temores
excesivos o comportamiento obsesivo y/o compulsivo
3. Apatía. Pérdida de interés en las actividades habituales, pérdida de
motivación y de emociones, y/o disminución de comportamientos voluntarios
dirigidos a objetivos
4. Paranoia. Creencias ilusorias de sospecha, persecución y/o celos
injustificados
5. Ideas suicidas. Antecedentes de ideas o tentativas suicidas
6. Cefaleas. Cefaleas crónicas y significativas con, al menos, un episodio
al mes
durante 6 meses
7. Signos motores. Disartria, disgrafía, bradicinesia, temblor, rigidez,
trastorno de la marcha, caídas y/o rasgos de parkinsonismo
8. Declive documentado. Declive progresivo en la función y/o una progresión
de los síntomas y/o los signos durante un mínimo de un año
9. Inicio tardío. Inicio tardío de los rasgos clínicos después de una
exposición a un impacto craneal significativo, normalmente al cabo de 2 años y
en muchos casos varios años después del período de exposición máxima
Subtipos
diagnósticos del síndrome de encefalopatía traumática: (1 variante
conductual/anímica, (2) variante cognitiva, (3) variante mixta, (4) demencia
Criterios para
(4) demencia del síndrome de encefalopatía traumática:
1. Evolución
progresiva de los rasgos cognitivos principales, con o sin rasgos principales
conductuales y/o del estado de ánimo
2. Deterioro
cognitivo (o deterioro cognitivo exacerbado por la conducta y/o el estado de
ánimo) lo suficientemente grave como para interferir en la capacidad para
rendir de manera independiente en el trabajo o en actividades habituales, como
aficiones y actividades instrumentales de la vida diaria
Temas que deben investigarse en la anamnesis
Hay dos aspectos fundamentales
que deben investigarse en la anamnesis de un paciente que pueda padecer una
encefalopatía traumática crónica. El primero son los antecedentes de
traumatismos craneales repetitivos de algún tipo, como deportes de contacto,
servicio militar, malos tratos domésticos, cabezazos, accidentes en vehículos a
motor, etc.
El segundo es la
constelación de rasgos conductuales, del estado de ánimo, cognitivos y a veces
motores que son frecuentes con este trastorno.
Rasgos clínicos
específicos presentes en la manifestación clínica inicial
• Deterioro de
memoria (85%)
• Disfunción
ejecutiva (79%)
• Dificultades de
atención y concentración (73%)
•
Tristeza/depresión (64%)
• Desesperanza
(64%)
• Explosividad
(58%)
• Alteraciones
del lenguaje (58%)
• Dificultades
visoespaciales (55%)
• «Pérdida del
control» (52%)
• Violencia
física (52%)
• Violencia
verbal (49%)
• Problemas en el
control de impulsos (46%)
•
Ideas/tentativas suicidas (30%)
• Síntomas
motores (parkinsonismo, temblor, anomalías de la marcha, caídas)
(30%)
Estadios anatomopatológicos y clínicos
de la encefalopatía traumática crónica
|
|
Anatomía
patológica |
Signos y síntomas clínicos |
|
Estadio 1 |
Ovillos neurofibrilares perivasculare s de tau
fosforilada en epicentros focales en las profundidades de los surcos en la
corteza frontal |
Cefalea, pérdida de atención y de concentración |
|
Estadio 2 |
Estadio I más ovillos neurofibrilares en las capas
corticales superficiales adyacentes a los epicentros focales y en el núcleo
basal de Meynert y el locus ceruleus |
Depresión y variaciones anímicas, explosividad, pérdida
de atención y de concentración, cefaleas y pérdida de memoria a corto plazo |
|
Estadio 3 |
Estadio II más atrofia cerebral leve , anomalías
septales, dilatación ventricular, concavidad del tercer ventrículo, despigmentación
del locus ceruleus y la sustancia negra, cambios patológicos con depósito de tau fosforilada densa en el córtex, el
lóbulo temporal medial, el diencé falo, el tronco ence fálico y la médula |
De te rioro cognitivo con pé rdida de me moria,
disfunción e je cutiva, pé rdida de ate nción y de conce ntración, de pre sión, e xplosividad y anomalías visoe spaciale s |
|
Estadio 4 |
Estadio III más atrofia adicional cerebral, del lóbulo
temporal medial, hipotalámica, talámica y del cuerpo mamilar, anomalías septales, dilatación ventricular y palidez de la sustancia
negra y el locus ceruleus; de pósito de tau fosforilada en regiones diseminadas como la sustancia blanca, con una perdida neuronal notoria, gliosis de la
corteza y esclerosis del hipocampo |
Demencia con pérdida de memoria intensa a corto plazo, disfunción ejecutiva, pérdida de atención y
concentración, explosividad y agresividad. La mayoría también manifiesta paranoia, de presión,
impulsividad y anomalías visoespaciales. Muchos tambié n manifie stan
parkinsonismo, trastornos del habla y de la marcha |

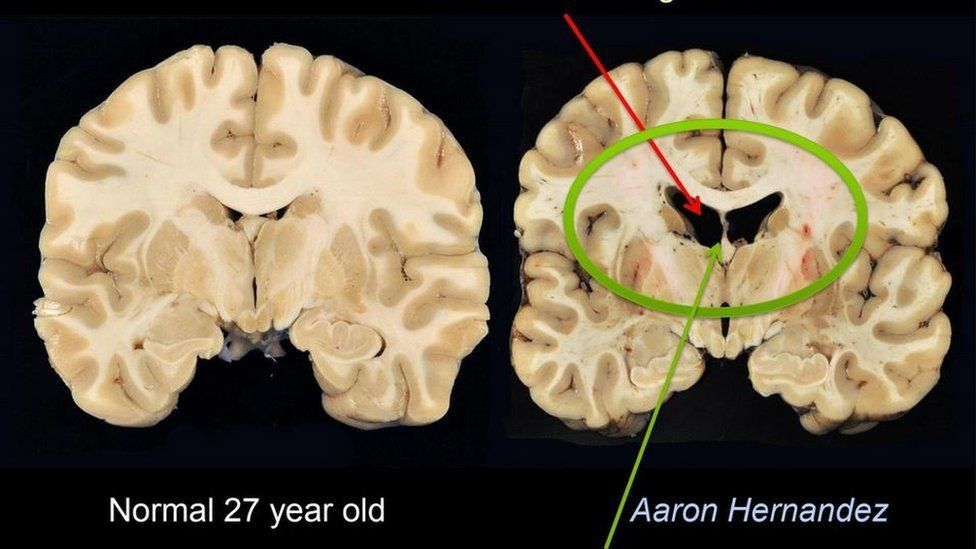
Neuropatologia a nivel macroscópico
A nivel
macroscópico, según Tarazi et al, en general se produce una atrofia de la corteza
cerebral, cuerpos mamilares y tálamo, cavum del septum pelucidum, dilatación de
los ventrículos, palidez del locus coerulus y substancia nigra.
Estos cambios se
harán más evidentes a medida que la enfermedad progresa.
En etapas
iniciales de CTE encontraremos cambios mínimos, como lo describe Mckee et al,
principalmente a nivel de cavum del septum pelucidum y una leve ampliación de
los cuernos frontales y temporales de los ventrículos laterales. Espacios
prominentes perivasculares en la sustancia blanca en el lóbulo temporal
En etapas más
avanzadas, según Mckee et al, la atrofia cerebral es mayor y predominante en
lóbulo frontal y temporales, se exacerba la ampliación de los ventrículos laterales
y tercer ventrículos, fenestraciones en el septum, atrofia del tálamo,
hipotálamo y cuerpos mamilares, adelgazamiento del istmo del cuerpo calloso,
despigmentación del locus coerulus y sustancia nigra.
Neuropatologia a nivel microscópico
El estudio
microscópico de la enfermedad se basa en la búsqueda de depósitos de la
proteína p-tau como ovillo neurofibrilares e hilos neurofibrilares en la corteza
cerebral que generalmente se encuentra en torno a pequeños vasos sanguíneos en
el fondo de los surcos.
En el estadio I de CTE, se encuentran cambios focales,
principalmente ovillos neurofibrilares y neuritas neuropilo perivasculares,
principalmente en las profundidades de los surcos, predominantemente en la corteza frontal superior y dorsolateral ,
aunque también se han descritos en la corteza de surcos del frontal, temporal,
insular, septal y parietal o dispersos por toda la corteza adyacente.
En estadio II, los focos perivasculares de ovillos
neurofibrilares de p-tau y neuritas se hacen múltiples en lóbulo frontal, temporal,
parietal e insular, en las profundidades de la corteza, también el locus
coeruleus y sustancia innominada. Los ovillos neurofibrilares también se
encuentran en las capas cerebrales adyacentes a los focos de mayor actividad,
siendo más numerosos en las capas corticales superficiales, como los describe
Mckee .
En hipotálamo,
hipocampo, corteza entorrinal, tálamo, sustancia nigra y núcleos del rafe medio
del cerebro se encontraron ovillos neurofibrilares p-tau en bajas densidades
En etapa III, Se produce un aumento de los
ovillos neurofibrilares, se encuentran en toda la región frontal superior, frontal
dorsolateral, inferior orbital, septal, insular, polo temporal, medio superior
y cortezas parietales y temporales inferiores, en el hipocampo, corteza entorrinal,
la amígdala, núcleo basal de Meynert y locus coeruleus.
Son frecuentes también en bulbos olfatorios, hipotálamo, cuerpos mamilares, sustancia negra y dorsal y los núcleos de rafe medio. Se produce una perdida axonal severa en la sustancia blanca subcortical principalmente frontal ytemporal. Se encontró TDP-43 neuritas inmunorreactivas en la corteza cerebral, lóbulo temporal medial o tronco cerebral de la mayoría de los casos9.
En etapa IV, Según Mckee, Se produce una pérdida
de mielina, astrocitosis de la sustancia blanca y la pérdida neuronal en la
corteza cerebral, hipocampo y sustancia negra. Los depósitos de Ptau se encuentran
por todo el cerebro, tronco cerebral, cerebelo y en algunos casos incluso en
medula espinal. Corteza visual primaria se mantuvo indenme en los estudios que
se han llevado a cabo. Depósitos de TDP-43 se encuentran dispersos de forma
generalizada
TDP 43 es una
proteína de regulación del metabolismo del ARN, cuya desregulación sería la
base de las taupatías, siendo causantes de la hiperfosforilación, resistencia
fosfatasa tau y depósitos intracelulares de Tau.

Biomarcadores potenciales para el diagnóstico de una
encefalopatía t raumática crónica probable
1. Cavum septum pellucidum. O cavum vergae, o
fenestraciones basadas en un
estudio de neuroimagen
2. Niveles normales de beta-amiloide en el LCR
3. Elevación del cociente p-tau/tau en el LCR
4. Imagen amiloide negativa (PET)
5. Atrofia cortical superior a la esperada para la edad
en la RM (o la TC) y, en
particular, atrofia frontal, talámica, hipocámpica y/o
amigdalina
6. Imagen de tau positiva (experimental). PET combinada
con imagen de
filamentos helicoidales de la tau sugestiva de depósito
de tau anormal
7. Adelgazamiento cortical (experimental). Basado en la
medición de la RM
Diagnóstico diferencial
Los estudios epidemiológicos
han demostrado que los traumatismos craneales constituyen un factor de riesgo
para otras causas de demencia y en especial para la enfermedad de Alzheimer,
así como para la esclerosis lateral amiotrófica y la enfermedad de Parkinson.
Así pues, otros trastornos a tener en cuenta al considerar un diagnóstico de encefalopatía traumática crónica son la enfermedad de Alzheimer , la demencia con cuerpos de Lewy y la demencia frontotemporal , así como trastornos que causen disfunción ejecutiva y/o parkinsonismo, como la demencia vascular , la parálisis supranuclear progresiva , la degeneración corticobasal y la hidrocefalia normotensiva
Caso clínico:
Un varón de 63 años acudió con
problemas progresivos de memoria, concentración, estado de ánimo y conducta a lo
largo de varios años.
Era un veterano del ejército, donde
había servido durante 6 años cuando tenía algo más de 20 años, y refería haber
«quedado fuera de combate» o «atontado» más de una docena de veces en combate.
Siendo militar compitió en boxeo varios años y con frecuencia le había «salvado
la campana», aunque mencionaba que solamente había quedado fuera de combate por
pérdida de consciencia en cinco ocasiones.
Tras su paso por el ejército se casó
y montó un pequeño, pero próspero, negocio. Durante los últimos 4-5 años su
mujer observó que se había retraído cada vez más y se había vuelto taciturno.
Después de haber tomado varias decisiones financieras equivocadas tuvo que
cerrar su negocio.
Durante los tres últimos años comenzó
con comportamientos sumamente inusuales, como pegar alaridos y «perder los
estribos» por temas menores. Su médico de atención primaria lo envió al
psiquiatra, que le recetó fluoxetina, con lo que mejoró su estado de ánimo y su
ira.
En los últimos 2 años empezó a
empeorar anímicamente y a aumentar sus ataques de ira. El aumento de la dosis
de fluoxetina y de otros inhibidores selectivos de la recaptación de serotonina
(ISRS) no pudo controlar sus síntomas; se le recetó risperidona después de un
episodio de agresión física hacia su mujer.
En el último año tuvo un franco
declive de su concentración, su memoria y su rendimiento funcional. Su mujer
observa que «no tiene memoria a corto plazo» y que «no hace nada» durante todo
el día.
El examen neurológico mostraba un temblor
leve bilateral de 3-4 Hz en reposo y de acción. Su puntuación en el MoCA (Montreal
Cognitive Assessment) fue de 15 y cometió errores en la función ejecutiva/visoespacial,
en la atención, en el recuerdo tardío y en la orientación. La TC craneal reveló
atrofia (más notable en el hipocampo y en los lóbulos frontales, bilateralmente)
y un cavum septum pellucidum.
- Referencias bibliograficas
Lehman EJ. Epidemiology of neurodegeneration in
American-style professional football players. Alzheimers Res. Ther. 2013;5:34.
McKee AC, Cantu RC, Nowinski CJ, et al. Chronic traumatic
encephalopathy in athletes:progressive tauopathy after repetitive head injury.
J. Neuropathol. Exp. Neurol. 2009;68:709–735.
McKee AC, Stern RA, Stein TD, et al. The spectrum of
disease in chronic traumatic encephalopathy. Brain. 2013;136:43–64.
Montenigro PH, Baugh CM, Daneshvar DH, et al. Clinical
subtypes of chronic traumatic encephalopathy: literature review and proposed
research diagnostic criteria for Traumatic Encephalopathy Syndrome. Alzheimers
Res. Ther. 2014;6:68.
Stern RA, Daneshvar DH, Baugh CM, et al. Clinical
presentation of chronic traumatic encephalopathy. Neurology.
2013;81:1122–1129.
Comentarios
Publicar un comentario